Was ist Neurodermitis? Symptome und Behandlung des atopischen Ekzems
Was ist Neurodermitis? Alles zu Symptomen und Behandlung der atopischen Dermatitis bei Babys und Erwachsenen erklärt unsere Expertin.
- Was ist Neurodermitis? Ursachen des atopischen Ekzems
- Neurodermitis-Symptome: Wie du die atopische Dermatitis erkennen kannst
- Neurodermitis: Wie häufig und in welchem Alter tritt die Krankheit auf?
- Neurodermitis-Juckreiz lindern: So kannst du die Haut beruhigen
- Neurodermitis-Behandlung: Was hilft gegen das atopische Ekzem?
- Lichttherapie: Neurodermitis mit UV-Licht behandeln
- Schwere Neurodermitis: Systemische Therapie als Behandlung
- Neurodermitis: Für wen sind die neuen Therapien zugelassen?
- Neurodermitis: Alternativmedizin als Unterstützung?
- Neurodermitis bei Corona-Erkrankung und Corona-Impfung
Wer unter Neurodermitis leidet, hat Symptome, die einen in den Wahnsinn treiben können. Wie die Neurodermitis-Behandlung aktuell aussieht, welche systemischen Therapien bei schweren Fällen helfen und worin die Unterschiede zwischen den Symptomen von Kleinkindern und Erwachsenen liegen, erfährst du bei uns.
Beantwortet hat unsere Fragen Dermatologin Dr. med. Wiebke Sondermann. Sie ist Oberärztin der Klinik und Poliklinik für Dermatologie, Venerologie und Allergologie der Universitätsmedizin Essen. Darüber hinaus ist sie Lehrbeauftragte der Hautklinik und ärztliches Mitglied in der Ethik-Kommission der Medizinischen Fakultät der Universität Duisburg-Essen. Außerdem ist sie Mitglied der Deutschen Dermatologischen Gesellschaft (DDG) und des Berufsverbands der Deutschen Dermatologen (BVDD).
Was ist Neurodermitis? Ursachen des atopischen Ekzems
Neurodermitis ist für die Betroffenen keine schöne Angelegenheit. Oftmals plagt die Patienten als typisches Neurodermitis-Symptom ein quälender Juckreiz, der einen auch um den Schlaf bringen kann und das Leben stark beeinträchtigt. Doch was ist Neurodermitis eigentlich?
"Die Neurodermitis – oder auch atopische Dermatitis genannt – ist eine chronisch-entzündliche Hauterkrankung, die sich dadurch auszeichnet, dass sie oftmals in Schüben verläuft und typischerweise mit einer Ekzembildung einhergeht", erklärt die Ärztin.
Der Name 'Neurodermitis' zeige indes auch schon auf, unter was die Patienten litten: "Der Begriff Neurodermitis leitet sich aus dem Griechischen ab. 'Neuron' steht für den Nerv, 'Derma' für die Haut und die Endung '-itis' beschreibt eigentlich einen Entzündungsprozess. Dort wird also schon auf die Verbindung von Haut und Nervensystem hingewiesen." Das sei auch heute noch gültig, da es Verbindungen von Neurodermitis und Stress sowie dem psychischen Zustand im Allgemeinen gebe.
Gleichzeitig werde der Begriff in der Fachsprache aber zunehmend weniger verwendet: "Wir sprechen eigentlich eher von der atopischen Dermatitis und vom atopischen Ekzem. Das sagt das Ganze noch klarer aus. Der Begriff ‚Atopie‘ bedeutet, dass der Patient eine vermehrte Neigung zu Allergien bzw. eine erhöhte Allergiebereitschaft hat." Und genau das treffe bei Neurodermitis zu. Die Erkrankung sei Teil des atopischen Formenkreises, "zu welchem auch das allergische Asthma bronchiale gehört, aber auch Heuschnupfen und ähnliche Erkrankungen. Daher verwendet man das heute lieber."
Meist tritt die Krankheit schon im frühen Kindesalter auf, aber zu genauen Zahlen, wann und wie häufig Neurodermitis auftritt, erfährst du später mehr. Der Ursprung ist unter anderem eine genetische Veranlagung. Diese wird vererbt. Wer dieses besondere Merkmal in sich trägt, bei dem kann sich das atopische Ekzem manifestieren.
Dabei geschieht es, dass die Barrierefunktion der Haut nicht richtig funktioniert - und das Immunsystem in der Haut sozusagen auf bestimmte Einflüsse überreagiert. "Die genauen Ursachen der Neurodermitis sind bislang noch nicht komplett geklärt. Man weiß allerdings, dass es auf jeden Fall multifaktoriell ist", schildert Sondermann die Sachlage. Es müssen also mehrere Faktoren zusammenkommen, um einen Neurodermitis-Schub auszulösen:
"Der wesentliche Faktor ist die schon angesprochene angeborene Prädisposition. Darüber besteht eine geschwächte Hautbarriere, die sich oftmals als trockene Haut zeigt. Was aber parallel vorliegt, ist eine Störung des Immunsystems. Man hat eine Verschiebung des Immunsystems in eine Richtung, wo bestimmte Botenstoffe einer Entzündung überwiegen und vermehrt vorhanden sind. Das Ganze zusammen sorgt für die Entzündungsprozesse und den Juckreiz. Dazu kommen Einflussfaktoren, die auf das Ganze einwirken und wiederum zu Schüben führen können."
Zu den Einflussfaktoren und Auslösern für Neurodermitis zählt die Dermatologin u.a. Folgendes:
psychischen Stress
Infekte
Allergene: z. B. Tierhaare, Pollen, Hausstaubmilben
hormonelle Faktoren
klimatische Faktoren: manche Menschen bekommen vor allem im Winter Schübe
Die hormonelle Komponente würde vor allem bei Frauen eine Rolle spielen. Dennoch sei das Zusammenspiel dieser Faktoren individuell sehr unterschiedlich: "Oftmals haben die Patienten auch ihre eigenen Triggerfaktoren, bei denen sie wissen, dass diese wieder zu einem Schub führen werden."
Pauschal sagen könne man aber nicht, was als Ursache in Frage komme. "Was es ist, muss man für sich selbst herausfinden. Wir empfehlen hier, ein Tagebuch zu führen und zu schauen, was man für Einflussfaktoren hatte. Gab es im Alltag etwas Besonderes? Hat man was Bestimmtes gegessen? Wenn man für sich ein Muster erkennt, können wir an diesem Punkt ansetzen und den Patienten empfehlen, diese Dinge zu meiden", schildert Dr. Wiebke Sondermann den Weg, den individuellen Triggerfaktoren auf die Spur zu kommen.
Wenn durch diese Anhaltspunkte vermutet wird, "auf was allergisch reagiert wird, kann man einen Allergietest machen. Unterscheiden muss man zwischen den Typ-I-Sensibilisierungen – also zum Beispiel gegen Pollen, Hausstaubmilben oder Tierhaare – und den Typ-IV-Sensibilisierungen. Das sind die sogenannten Kontaktallergien, zum Beispiel gegen Nickel oder Duftstoffe", erklärt die Oberärztin. Einfach "ins Blaue hinein alles Mögliche zu testen" ergebe aber keinen Sinn. Das Symptom-Tagebuch sei hierbei die größte Hilfe.

Neurodermitis-Symptome: Wie du die atopische Dermatitis erkennen kannst
Da die atopische Dermatitis sowohl bei Kindern als auch im Erwachsenenalter auftreten kann, ist es wichtig, auch Gemeinsamkeiten oder Unterschiede bei den Neurodermitis-Symptomen zu kennen.
Es gibt einige generelle Symptome, die sowohl bei Kindern als auch älteren Menschen auftreten können:
trockene Haut
Ausbildung der typischen Ekzeme: "‚Ekzem‘ bedeutet eigentlich, dass die Haut entzündet und gerötet ist, manchmal auch nässt und schuppt."
Juckreiz: "Manchmal berichten die Patienten von Schmerzen an der Haut und können wegen des Juckreizes schlecht schlafen. Die Lebensqualität ist dadurch stark eingeschränkt."
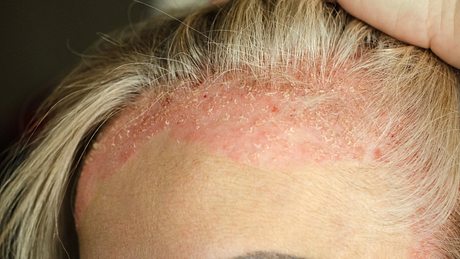
Allerdings gibt es neben diesen Gemeinsamkeiten auch Unterschiede, die vermehrt eher bei einer der beiden genannten Gruppen auftreten, wie die Dermatologin der Universitätsmedizin Essen im Gespräch erzählt: "Bei Säuglingen sind eher nässende Ekzeme im Gesicht zu sehen, zudem bilden sich im Bereich der Kopfhaut schuppende Auflagerungen – das ist der sogenannte Milchschorf." Den hast du vielleicht auch selbst schon mal bei einem Baby gesehen oder davon gehört.
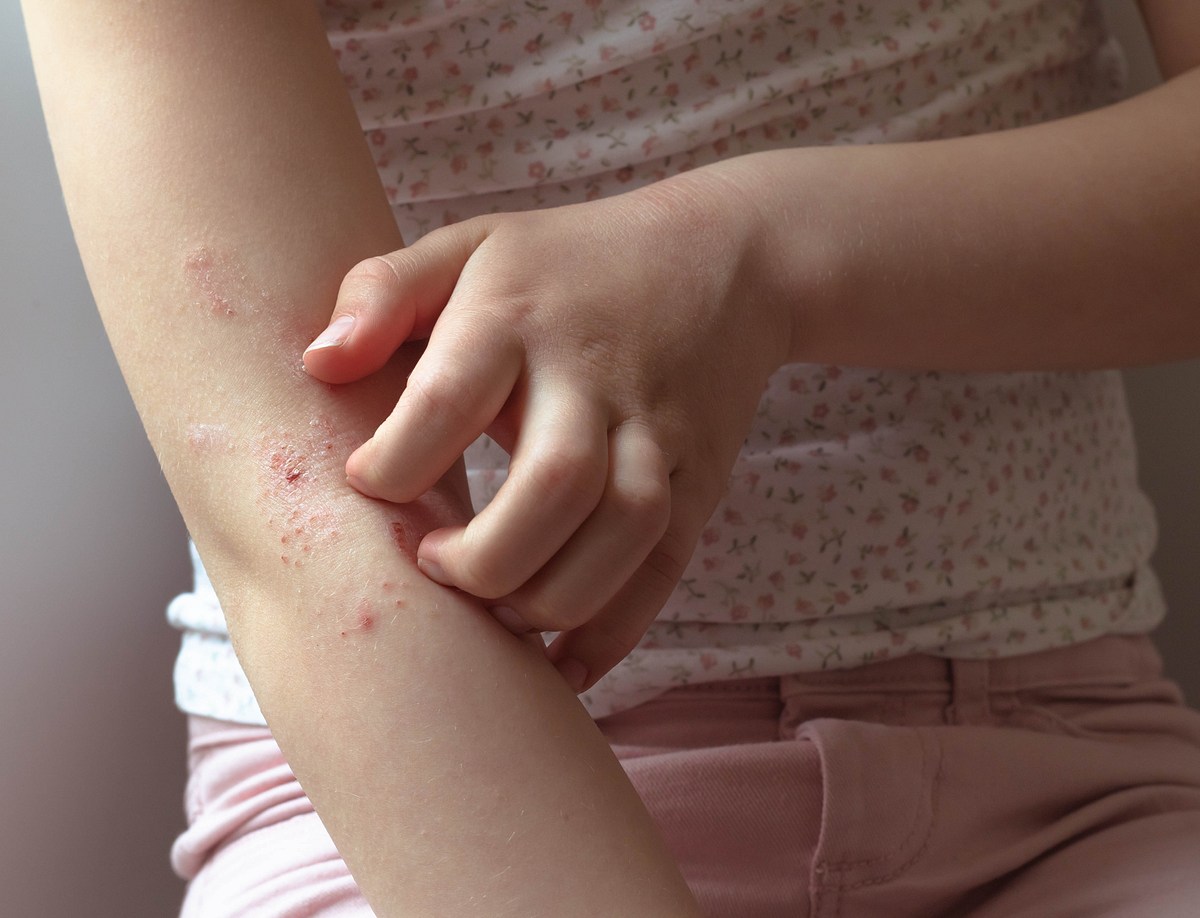
"Ab dem Schulalter haben die Kinder dann oft die typischen Ekzeme in den Ellenbeugen und Kniekehlen", erklärt Sondermann die Veränderung der Neurodermitis-Symptome bei älteren Kindern. Bei Erwachsenen spricht die Ärztin von einer sogenannten "Chronifizierung", die Krankheit wird also chronisch.
Bei der chronischen Hauterkrankung im Erwachsenenalter blieben aber die Beugen der Punkt der Haut, der am meisten betroffen sei: "Dabei sehen wir eine fortschreitende Vergröberung des Hautreliefs, die sogenannte Lichenifikation - die Haut wird durch die andauernde Entzündung fast schon lederartig. Ein weiterer Grund ist das ständige Kratzen."
Neben dem klassischen Auftreten in den Beugen seien aber auch weitere Stellen am Körper oft betroffen:
Nacken
Hals
Gesicht
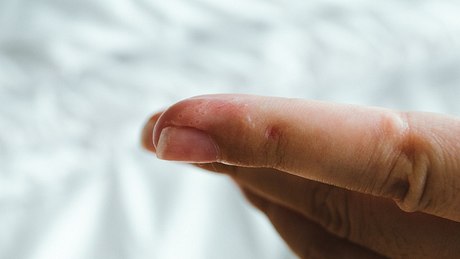
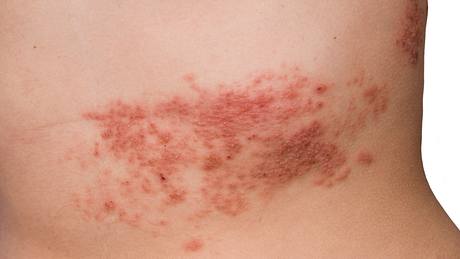
Zudem könnten Patienten auch am sogenannten atopischen Fußekzem bzw. atopischen Handekzem leiden, wobei dann die Haut an Fuß und Hand stark entzündet sei. In seltenen Fällen könne aber auch die "Maximalvariante" der Erkrankung auftreten: "Im Endeffekt kann die komplette Haut betroffen sein. Das nennt man dann Erythrodermie, also eine komplette Hautrötung."

Neurodermitis: Wie häufig und in welchem Alter tritt die Krankheit auf?
Neurodermitis ist bekanntlich durch bestimmte genetische Faktoren angelegt. Man muss also gewisse Voraussetzungen haben, um überhaupt an der Hauterkrankung zu leiden.
Die Wahrscheinlichkeit, dass ein Kind die Krankheit von selbst daran leidenden Eltern vererbt bekommt, sei "leider sehr hoch", wie Dr. med. Sondermann sagt: "Wenn beide Elternteile Neurodermitis haben, geht man von einem Risiko von 60-80% aus, dass das Kind auch betroffen ist. Wenn ein Elternteil betroffen ist, verringert sich das Risiko auf etwa 20-40%."
Doch wie viele Menschen leiden an atopischer Dermatitis in Deutschland? Da gehen die Zahlen etwas auseinander, wenn man Kinder und Erwachsene getrennt voneinander betrachtet. "Man geht davon aus, dass etwa 15% aller Kinder und Jugendlichen in Deutschland darunter leiden, bei den Erwachsenen sind es ungefähr 2-3%. Was man aber sagen muss ist, dass die Tendenz steigend ist", erklärt die Expertin.
Wissenschaftliche Daten aus dem Jahr 1960 wiesen darauf hin, dass damals nur 3-5% der Kinder an einer atopischen Dermatitis gelitten hätten. Die Ursachen fänden sich in der gesteigerten Hygiene und anderen Umweltbedingen wieder: "Man weiß, dass die Neurodermitis bei Stadtkindern häufiger ist als bei Landkindern. Deswegen geht man davon aus, dass die Hygiene eine Rolle spielt, weil in der Stadt alles sehr viel cleaner ist und man als Kind weniger Kontakt zu bestimmten Allergenen oder Mikroorganismen hat."
In welchem Alter das atopische Ekzem üblicherweise erstmals in Erscheinung tritt, ist im Normalfall relativ klar - die Hauterkrankung tritt meist schon im frühen Kindesalter auf. "Bei der Hälfte der Patienten manifestiert sich die atopische Dermatitis schon in den ersten sechs Lebensmonaten, in 60% der Fälle im ersten Lebensjahr und in 70-85% der Fälle vor dem vierten Lebensjahr", so die Ärztin. Im Umkehrschluss heißt das, dass nur 15-30% aller Neurodermitis-Fälle erstmals später auftreten.
Das gibt es aber durchaus, wie Dr. Sondermann weiß: "Auch bei älteren Menschen kann es zu einer Erstmanifestation kommen. Das nennt man auch Altersatopie oder atopisches Ekzem des älteren Menschen."
Die Häufigkeit der Schübe könne man allerdings nicht wirklich eingrenzen, da auch das höchst individuell sei: "Die Krankheitsschübe können in einer unterschiedlichen Frequenz auftreten, unterschiedlich schwer sein und unterschiedlich lang dauern."
Letztlich könne sich die atopische Dermatitis zu jedem Zeitpunkt komplett zurückbilden. Durch die angeborene Veranlagung zur Erkrankung könne es dennoch jederzeit zu neuen Schüben kommen. Etwa ein Drittel der Menschen, die im Kindesalter vom atopischen Ekzem betroffen seien, würden auch im Erwachsenenalter nochmals Ekzeme bekommen.
Ein Klassiker sei ein Schub im Abi-Stress: "Das ist ganz typisch. Dann kann es aber auch wieder gut sein, das ist total unberechenbar."
Neurodermitis-Juckreiz lindern: So kannst du die Haut beruhigen
Oftmals ist die Krankheit von einem starken Juckreiz begleitet - wie wir schon wissen, eines der häufigsten Neurodermitis-Symptome. Um den Juckreiz zu lindern, gibt es zum Glück gute Methoden für Neurodermitis-Patienten.
Wie die Fachfrau anmerkt, bestehe das Problem darin, dass die Patienten eine ohnehin gestörte Hautbarriere hätten und dadurch viel Feuchtigkeit über die Haut verloren gehe. Daher müsse die Barriere "durch eine rückfettende Hauttherapie" gestärkt werden. In diesem Fall steht das Wort 'Therapie' für Salben oder Cremes.
"Das Wichtigste ist die gute, konsequente und tägliche Basispflege der Haut", so Sondermann. "Wir empfehlen den Patienten Pflegecremes, die beispielsweise juckreizlindernde Wirkstoffe enthalten, zum Beispiel Polidocanol – das ist frei verkäuflich."
Bei manchen Patienten mit atopischer Dermatitis helfe es zudem, wenn die betroffenen Stellen gekühlt werden.
Bei stärkeren Ausprägungsgraden der Erkrankung sind jedoch zusätzlich lokale antientzündliche Therapien erforderlich, zum Beispiel "wenn die Juckreizattacken von stark entzündlichen Ekzemen herrühren". Diese Cremes und Salben seien allerdings in der Regel verschreibungspflichtig - dafür ist also der Besuch bei deinem Hautarzt oder deiner Hautärztin notwendig.
Darüber hinaus könnten neben den klassischen Therapien bei nächtlichem Juckreiz ein paar schlaue Tricks helfen, sich nicht weiter aufzukratzen, wie uns die Dermatologin verrät. Der wohl einfachste seien Baumwollhandschuhe, welche die Fingernägel gut abpolstern würden.
Gerade bei Kindern kann es natürlich schwierig sein, das Kratzen zu verhindern. "Bei Kindern machen wir teilweise sogenannte Fett-Feucht-Verbände – unter die werden stark entzündete Hautbereiche gepackt. Diese sind speziell mit Salben und Co. angereichert und sorgen dafür, dass Kinder da nicht direkt rankommen. Diese können dann auch nicht verkleben."
Neurodermitis-Behandlung: Was hilft gegen das atopische Ekzem?
Das atopische Ekzem wird bekanntlich durch mehrere Faktoren beeinflusst. Ein grundlegender Umstand ist dabei die angeborene Anfälligkeit der Haut sowie die angeborene Neigung zu einer Verschiebung des Immunsystems - und daher ist die Krankheit auch nicht heilbar in dem Sinne, dass sie eliminiert werden kann. Die Neurodermitis-Behandlung hat daher nicht die endgültige Heilung zum Ziel, sondern den bestmöglichen Umgang mit der Erkrankung.
Als ganz zentral nennt Dr. Wiebke Sondermann die schon angesprochene konsequente Basistherapie, "ebenso wie das Meiden von Triggerfaktoren". Wenn du zum Beispiel auf den Genuss von zitronensäurehaltigen Lebensmitteln mit Schüben reagierst, solltest du die Zitronensäure aus deinem Speiseplan streichen.
"Der nächste Schritt wäre die äußerliche antientzündliche Therapie. Dazu gehören cortisonhaltige Cremes und Salben, die vom Hautarzt verschrieben werden und im akuten Schub erstmal intensiv angewandt werden", so Sondermann. Dies würde man dann innerhalb von zwei bis drei Wochen langsam zurückfahren und so die Haut wieder stabilisieren. Im Anschluss wird häufig empfohlen, die wirkstoffhaltigen Cremes noch eine gewisse Zeit 2-3 Mal pro Woche anzuwenden, auch wenn die Hautveränderungen schon wieder zurückgegangen sind. "Diese sogenannte proaktive Therapie sorgt dafür, dass die Entzündungsaktivität unterschwellig bleibt."
In der heutigen Zeit müsse in der Neurodermitis-Behandlung jedoch nicht mehr unbedingt nur Cortison zum Einsatz kommen, wie die Expertin berichtet. Einige moderne Therapeutika würden kein Cortison mehr enthalten: "Dort hat man bestimmte Substanzen in Salben- bzw. Cremeform gebracht, die auch bei Organtransplantations-Patienten zum Einsatz kommen. Das sind sogenannte Calcineurin-Inhibitoren. Diese haben den Vorteil, dass sie die vielen Nebenwirkungen cortisonhaltiger Cremes und Salben nicht haben und die Haut zum Beispiel nicht dünn machen, aber trotzdem gut antientzündlich wirken und aus diesem Grund von Patienten längerfristig verwendet werden können."
Als Unterstützung der Haut kann aber auch der Urlaubs- oder Wohnort dienen - die sogenannte Klimatherapie. Beispielsweise gehe es manchen Patienten gerade am Meer oder in den Bergen besonders gut. Du könntest also deinen Urlaub einfach danach planen, wo es dir mit deinem Leiden am besten geht. "Am Ende kann aber auch eine Kur helfen", merkt die Dermatologin an.
Sie spricht zudem eine klare Empfehlung für Neurodermitis-Selbsthilfegruppen oder -Schulungen aus: "Es ist hilfreich, wenn man sich mit anderen Betroffenen austauschen kann und in den Neurodermitis-Schulungen viel über seine Krankheit und was man selbst tun kann lernt."
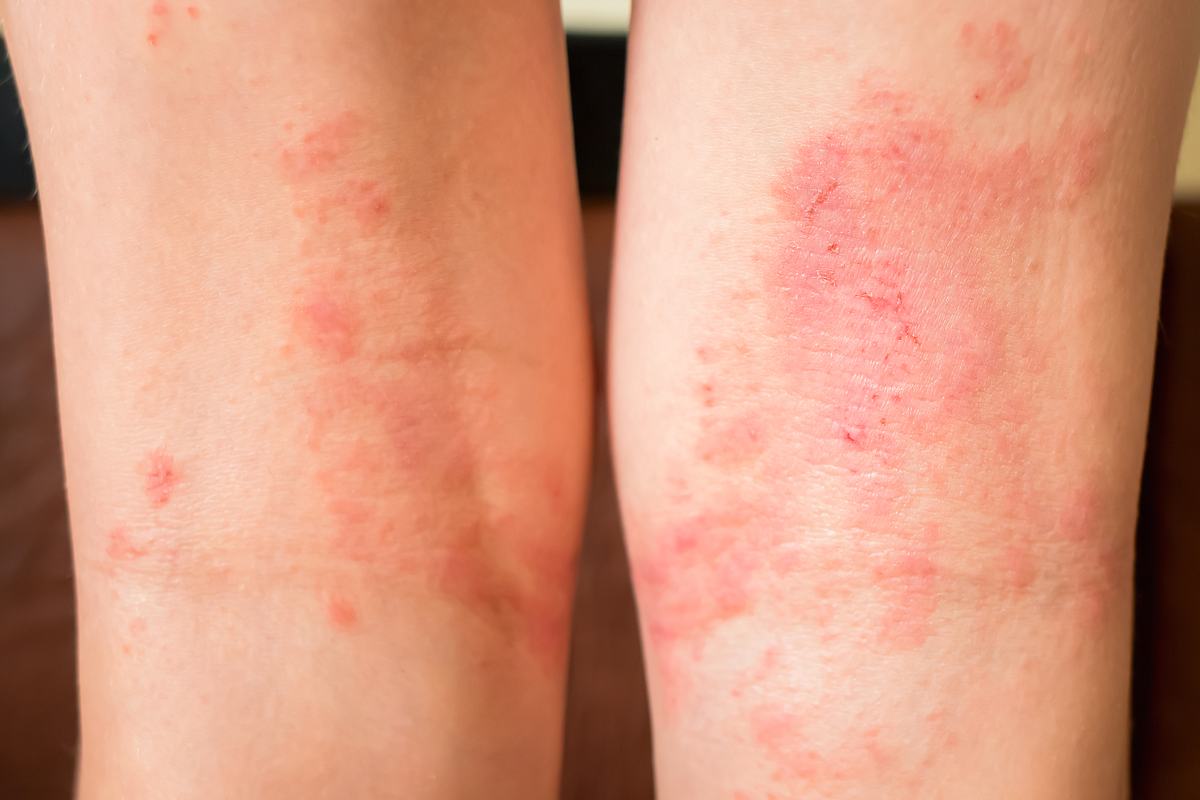
Lichttherapie: Neurodermitis mit UV-Licht behandeln
Dem atopischen Ekzem kann in einigen Fällen auch mit einer sogenannten Lichttherapie begegnet werden. Bei Neurodermitis wird sie angewandt, wenn die rein äußerlichen Behandlungsformen nicht ausreichend helfen würden.
Bei der Lichttherapie wird mit UV-Strahlung gearbeitet. Diese wird in verschiedene Gruppen unterteilt - für die Lichttherapie zur Neurodermitis-Behandlung komme meistens ein UV-Licht aus dem Spektrum der UVB-Strahlen zum Einsatz: UVB 311 Nanometer Schmalspektrum. "Das ist Licht in einer ganz speziellen Wellenlänge, das möglichst wenig hautkrebserregend ist, aber eine gute antientzündliche Wirkung hat."
Die Durchführung einer Lichttherapie ist in Hautkliniken oder auch ambulant in vielen Hautarzt-Praxen möglich. Insgesamt seien es meistens zunächst rund 20 Sitzungen, bei denen die Intensität der UV-Bestrahlung jedes Mal vorsichtig gesteigert werde. "Das kann bei einigen Patienten sehr gut wirken, zumindest für Schübe. Aber es ist nichts, was als Dauertherapie gemacht werden kann – allein schon aus logistischen Gründen, aber auch wegen des Hautkrebsrisikos, das dann doch auf Dauer zu hoch ist", sagt die Oberärztin.
Schwere Neurodermitis: Systemische Therapie als Behandlung
Für besonders schwere Neurodermitis gab es lange Zeit nicht viele Behandlungsmöglichkeiten. Nur wenige Medikamente waren überhaupt zugelassen.
"Bis vor wenigen Jahren hatte man in der systemischen Therapie der atopischen Dermatitis nur Cortison und Immunsuppressiva wie Cyclosporin A, was auch bei organtransplantierten Patienten zum Einsatz kommt – also richtig harte Medikamente." Diese hätten starke Nebenwirkungen gehabt. Inzwischen gebe es in diesem Bereich aber eine deutliche Verbesserung der Neurodermitis-Behandlung.
So gibt es seit dem Jahr 2017 mit Dupilumab (Dupixent®) ein erstes Biologikum (biotechnologisch oder mit Hilfe gentechnisch veränderter Organismen hergestellte Arznei, Anm.) auf dem Markt, das zur Behandlung der atopischen Dermatitis zugelassen ist. Es blockiere zwei bei der atopischen Dermatitis wichtige Entzündungsbotenstoffe, Interleukin 4 (IL-4) und Interleukin 13 (IL-13), und helfe dadurch gut gegen die Entzündung der Haut und lindere auch den Juckreiz. Vor allem würde es sich für Betroffene eignen, die neben der Hauterkrankung auch noch an Asthma bronchiale litten - denn dafür sei es ebenfalls zugelassen.
Seit Juli 2021 sei zudem ein weiteres Biologikum zugelassen worden, um die Ekzeme zu behandeln: Tralokinumab, Handelsname Adtralza®. Das Medikament basiere auf demselben Prinzip und richte sich ganz gezielt gegen den Botenstoff IL-13, sei aber nur für die Neurodermitis-Behandlung zugelassen.
"Im Rahmen dieser Biologika-Therapie geben sich die Patienten selbstständig alle zwei Wochen Spritzen. Bei Tralokinumab lassen sich die Intervalle auf vier Wochen erweitern, wenn der Hautbefund schon sehr gut geworden ist."
"Diese Biologika-Therapien werden extrem gut vertragen und haben so gut wie keine Nebenwirkungen", so Dr. Sondermann. In selteneren Fällen kann es zu einer leichten Bindehautentzündung kommen. "Aber das ist auch so ziemlich das einzige, was wir im Alltag beobachten. Somit sind die neuen Therapien sehr viel besser verträglich als die Behandlungen mit Cortison und Cyclosporin A."

Daneben gebe es mit den Januskinase-Inhibitoren noch eine ganz neue Gruppe von Medikamenten für die Behandlung des atopischen Ekzems. "Man nennt diese Gruppe auch ‚small molecules‘, weil es sich - vor allem im Vergleich zu den Biologika - um ganz kleine Moleküle handelt. Die Januskinase-Inhibitoren beeinflussen Signalwege direkt in den Zellen", beschreibt die Ärztin die Funktionsweise der neuartigen Medikamente. Ein Vorteil gegenüber den bisher vorgestellten neuen Biologika-Therapien zur systemischen Therapie der atopischen Dermatitis sei, dass sich Betroffene in diesem Fall keine Spritzen setzen müssten - es gibt die Arznei als Tablette.
2020 sei das erste Medikament dieser Gruppe zugelassen worden, Baricitinib. Im Sommer 2021 sei das zweite mit dem Namen Upadaticinib gefolgt: "Das sind beides Medikamente, die auch bei der rheumatoiden Arthritis eingesetzt werden. Bei der atopischen Dermatitis haben sie den Vorteil, dass sie noch etwas schneller wirken als die Biologika. Zudem lindern sie den Juckreiz noch schneller die Patienten berichten hier oftmals innerhalb weniger Tage von einer deutlichen Besserung."
Eine neu veröffentlichte Studie hat zudem die beiden Medikamente Dupilumab und Upadacitinib im Vergleich getestet: "Nach 16 Wochen unter Therapie hatten 60% der Patienten unter Upadacitinib eine 90%-ige Verbesserung ihres Hautschwere-Scores. Bei Dupilumab waren es 38,7%. Das ist auch schon nicht schlecht, aber Upadacitinib ist da nochmal besser."
Der einzige Wermutstropfen für Betroffene sei, dass die Januskinase-Inhibitoren das Immunsystem etwas herunterfahren würden und sie so anfälliger machten für Infektionen mit Herpes und Co. Es liege daher am Arzt zu entscheiden, was für die Betroffenen die richtige Behandlung sei.
Neurodermitis: Für wen sind die neuen Therapien zugelassen?
Angewandt werden könnten die Behandlungsmethoden der neuen systemischen Therapien bei Patienten mit mittelschwerer bis schwerer atopischer Dermatitis. Es handele sich aber meist um Patienten, bei denen äußerliche Therapie und Lichttherapie nicht gewirkt hätten: "Jemand, der seinen ersten Schub mit Beuge-Ekzemen hat, wird diese Therapieform noch nicht benötigen."
Die Schwere des atopischen Ekzems müsse allerdings erst nachgewiesen werden. Dafür würden Hautärzte zum Beispiel den sogenannten EASI Score (Eczema Area and Severity Score) verwenden. "Damit können wir skalieren, wie schwer der Patient betroffen ist", erklärt die Expertin. "Für die Diagnose müssen aber auch subjektive Parameter mit einfließen, also dass die Patienten zum Beispiel auf einer Skala von 0 bis 10 bewerten, wie stark der Juckreiz ist - aber auch, wie stark die Lebensqualität leidet."
Zwar seien die neuen systemischen Therapien zur Behandlung der atopischen Dermatitis zugelassen und es könnte sie prinzipiell jeder Hautarzt verschreiben - es gebe aber einen Haken: den noch relativ hohen Preis. "Aus meiner Erfahrung heraus sind die niedergelassen Hatsärzte deshalb erstmal etwas zurückhaltend mit der Neueinstellung von Patienten," sodass die Einstellung auf diese Substanzen in Deutschland zurzeit eher über Unikliniken und dermatologische Zentren laufe. Es gebe allerdings auch darauf spezialisierte Hautarztpraxen.
Ein Lichtblick für Betroffene ist, dass sie die Kosten für eine Neurodermitis-Behandlung dieser Art nicht selbst tragen müssen: "Es wird von der Krankenkasse übernommen. Der Arzt muss dafür sorgen, dass die Indikation sauber gestellt wird, dann ist das kein Thema." Die mittelschwere bis schwere atopische Dermatitis muss also nachgewiesen sein und es sollte Vortherapien gegeben haben. "Patienten müssen keine Sorge haben, dass sie etwas selber zahlen müssen", bekräftigt die Expertin nochmals.
Neurodermitis: Alternativmedizin als Unterstützung?
Bei alternativmedizinischen Ansätzen ist die Ärztin allerdings skeptisch: "Letztlich ist die Basispflege das A und O. Wir empfehlen Pflegecremes, die keine Duftstoffe enthalten und bspw. auf Glycerinbasis sind oder Urea enthalten, also Harnstoff. Das wirkt sehr gut rückfettend."
Dagegen gebe es zwei Substanzen, von denen sie dringend abraten würde. "Zum einen ist es das Melkfett, was viele Leute benutzen. Das kann aber gerade bei Patienten mit Neurodermitis – die ja sowieso schon eine erhöhte Allergiebereitschaft haben – erst zu Sensibilisierungen führen. Zum anderen die Ringelblumensalbe, bei der man auch erstmal denkt, dass das etwas ganz Natürliches und Gutes ist – aber auch sie kann Allergien auslösen", schränkt Sondermann ein.
Weitere alternativmedizinische Ansätze hätten bislang keine wissenschaftliche Grundlage. Bei bestehender psychischer Belastung könne allerdings auch eine Psychotherapie zur Besserung der Erkrankung beitragen: "Das ist natürlich keine Alternativmedizin, aber eine oftmals sehr hilfreiche Behandlungsform über die rein dermatologische Therapie hinaus."
Neurodermitis bei Corona-Erkrankung und Corona-Impfung
In der Corona-Pandemie kam bei vielen Neurodermitis-Patienten sicherlich die Frage auf, ob ihre Erkrankung einen schweren Verlauf begünstigen könnte. Hier kann Dr. Wiebke Sondermann allerdings Entwarnung geben: "Nein, glücklicherweise gibt es bisher keine Hinweise darauf, dass Neurodermitis-Patienten ein höheres Risiko für einen schweren Verlauf haben bei einer Corona-Erkrankung."
Allerdings seien in dieser Zeit durch das vermehrte Händewaschen und die häufige Benutzung von Desinfektionsmittel vermehrt Handekzeme bei Menschen mit einer Veranlagung für atopische Dermatitis aufgetreten. Durch Stress oder psychische Belastung in der Pandemie habe sie allerdings keinen besonderen Zulauf an Betroffenen in der Klinik beobachten können.
"Was ich allerdings beobachtet habe ist, dass durch die Corona-Impfung vereinzelt Schübe verstärkt werden konnten, weil das Immunsystem durch die Impfung einmal hochgefahren wurde", erzählt Sondermann. Dies sei allerdings gut, da es Antikörper produziere. Die temporäre Verschlechterung des Hautbildes könne man schnell wieder in den Griff bekommen.
Sorgen musst du dir deswegen also keine machen, wie die Oberärztin betont: "Das ist erwartbar gewesen und betrifft auch Patienten mit Schuppenflechte und anderen Krankheiten, dass es da kurzzeitig zu Schüben kommen kann. Das kann man aber gut deuten und weiß, dass es nichts Dauerhaftes ist."
Zur Person:

Dr. med. Wiebke Sondermann ist Dermatologin und Oberärztin der Klinik und Poliklinik für Dermatologie, Venerologie und Allergologie der Universitätsmedizin Essen. Darüber hinaus ist sie Lehrbeauftragte der Hautklinik und ärztliches Mitglied in der Ethik-Kommission der Medizinischen Fakultät der Universität Duisburg-Essen. Außerdem ist sie Mitglied der Deutschen Dermatologischen Gesellschaft (DDG) und des Berufsverbands der Deutschen Dermatologen (BVDD).

Artikelbild und Social Media: Eik Scott/iStock (Symbolbild)